
点击右上角![]() 微信好友
微信好友
 朋友圈
朋友圈

请使用浏览器分享功能进行分享

“喉头像被无形的手扼住,几分钟内连呼吸都成奢望”——这是55岁陈女士与遗传性血管性水肿(HAE)缠斗数十年间,最凶险的一次发作。仅仅是拔掉一颗牙,就险些让她丧命。而命运的重击接踵而至:确诊左侧乳腺浸润性癌并伴腋窝淋巴结转移后,这个“随时可能导致窒息”的罕见病,成了横亘在手术刀前的“生死坎”。
手术,气管插管的刺激可能当场诱发喉头水肿导致窒息;不手术,癌症将步步紧逼吞噬生命。这道两难命题,让陈女士辗转多家知名医院,均被婉拒。
直到中山大学附属第一医院(以下简称“中山一院”)接下这道“生死考题”,一支多学科团队用“不走寻常路”的方案,成功为她切除肿瘤,全程未出现一次水肿发作,日前她已顺利出院。
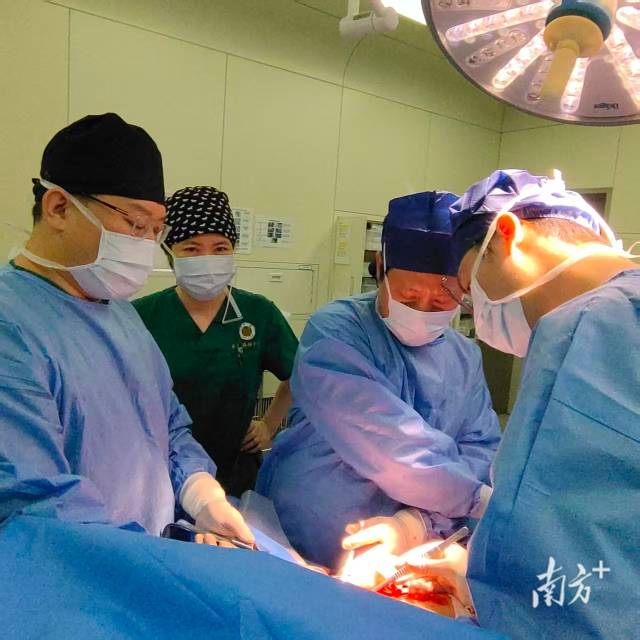
罕见病叠加癌症,常规手术陷“死局”
陈女士与HAE的抗争,已有数十年。这种发病率仅五万分之一的罕见病,让她的四肢反复肿胀。更致命的是,一次普通拔牙竟引发急性喉头水肿,让她险些窒息。今年初,她还曾因突发呼吸困难,靠注射急救药物才得以脱险。
四个月前,乳腺癌的确诊报告让她陷入绝境。
对普通患者而言,外科手术是阻断癌症进展的首要选择,但对陈女士来说,常规手术的每一个环节都暗藏“杀机”:手术创伤、麻醉刺激、情绪波动,都可能引发喉头水肿,短短十分钟即可窒息死亡。
就在陈女士近乎绝望时,中山一院成为了她最后的希望。接诊的甲状腺乳腺外科教职工党支部书记、主任医师徐向东,在详细评估病情后,立刻启动多学科会诊机制,迅速召集消化内科主任医师陈白莉(HAE专科)、麻醉科主任医师肖颖等专家,共同为她量身定制“拆弹方案”。
治疗的第一步,是“分期推进”稳住双病情。徐向东先为陈女士实施了6个疗程的新辅助治疗,目标是控制乳腺肿瘤进展、缩小转移灶。与此同时,陈白莉指导她规范使用长期预防治疗药物,把HAE病情牢牢稳住。
复查结果喜人:肿瘤明显退缩,部分转移病灶在影像学检查中几乎消失。徐向东判断,手术的最佳“窗口期”已经到来,但真正的考验才刚刚开始——如何避开喉头水肿这枚“隐形炸弹”,成为整个治疗的核心难题。
三重防线破局,创新方案护航手术
为了保证手术万无一失,多学科团队精心构筑了全流程安全防线。
术前阶段,团队首先明确陈女士的HAE分型,确认其C1酯酶抑制物显著降低。术前1小时,医疗团队为她输注新鲜冰冻血浆,补充缺乏的抑制物。“这就像在手术前给患者的免疫系统加上一道‘安全锁’,让水肿反应‘发不起来’。”陈白莉解释。
麻醉环节更是实现了关键创新。传统全身麻醉离不开气管插管,但对HAE患者来说,导管摩擦咽喉部的刺激,是诱发水肿的最高危因素。麻醉科主任医师肖颖团队果断放弃常规操作,创新采用“胸椎旁阻滞+臂丛阻滞+非气管插管全麻”方案。
“仅需在患者背部和颈部精准打三针,就能实现手术区域完全镇痛,再配合静脉镇静,患者在保留自主呼吸的无痛状态下就能完成手术。”肖颖介绍,这种“零气道刺激”的方式,从根本上规避了插管风险,且该方案已在团队既往十余例心功能不全患者手术中得到充分验证。
术后防护同样不留死角。陈白莉强调,HAE患者术后48至72小时仍有迟发性水肿的风险。为此,特需三科主治医师刘嘉伟及护理团队在病房内提前配齐了抢救用药和紧急气道开放设备,并对陈女士实施24小时不间断监护。
得益于这套覆盖术前、术中、术后的周密方案,徐向东为陈女士完美施行了手术,她全程未发生一次急性水肿。
“相关研究表明,过去很长一段时间,遗传性血管性水肿的平均误诊时间在20年左右。”陈白莉特别提醒,由于症状缺乏特异性,这种罕见病常被当成过敏性反应或胃肠道疾病。她呼吁,若患者出现反复不明原因的肢体肿胀、突发性呼吸困难,或剧烈腹痛时,一定要警惕HAE的可能,尽早前往专科排查。早确诊、早干预,可有效降低HAE致命风险。
文字:南方+记者 张梓望
摄影:南方+记者 许舒智
通讯员 彭福祥 梁嘉韵
编辑 王露纯 李江萍
校对 张芳菲
